راهنمای جامع و گامبهگام اینتوبه کردن بزرگسالان
راهنمای جامع و گامبهگام اینتوبه کردن بزرگسالان — (اندوتراکل تراشه)
این مطلب برای ارائه یک مرجع بالینی دقیق، علمی و قابل پیادهسازی توسط پزشکان، پرستاران و تکنسینهای آمبولانس تهیه شده است. شامل: شاخصها، تجهیزات، آمادهسازی، روشهای استاندارد (از جمله RSI)، عوارض و چکلیستهای قابل دانلود.
نکته مهم: این راهنما مکمل آموزش عملی و نظارت بالینی نیست. ایمنسازی راه هوایی باید توسط افراد آموزش دیده و با صلاحیت انجام شود.
فهرست (برای خواندن سریع)
- تعاریف و شاخصهای ایندیکاسیون
- آمادگی و تجهیزات لازم (چکلیست)
- آمادهسازی بیمار و محیط (10P)
- روش گامبهگام اینتوبه استاندارد
- Rapid Sequence Intubation (RSI) — پروتکل کامل
- تکنیکهای جایگزین و مدیریت راه هوایی دشوار
- تأیید جایگذاری، تنظیمات پس از اینتوبه و مراقبتهای اولیه
- عوارض، پیشگیری و راهکارها
- چکلیست قابل چاپ و FAQ
1. تعاریف و شاخصهای ایندیکاسیون
اینتوبه (اندوتراکل) به قرار دادن لولهٔ تراشه از طریق دهان یا بینی به داخل تراشه جهت تأمین راه هوایی امن و مکانیکی کردن تهویه گفته میشود. شاخصهای رایج:
- نارسایی تنفسی تهدیدکننده یا عدم حفاظت از راه هوایی (مثلاً کاهش سطح هوشیاری GCS < 8).
- نیاز به تهویه مکانیکی طولانی یا فشار مثبت بالا (ARDS، COPD بدحال).
- پیشبینی تهدید آسپیراسیون هنگام بیهوشی یا در بیمارانی با محتوای معده غیرایمن.
- ورود به شرایط ریاسوسیتاسیون یا جراحی اضطراری که نیاز به کنترل راه هوایی دارد.
2. تجهیزات و آمادهسازی (چکلیست ضروری)
بستهٔ استاندارد اینتوبه برای آمبولانس/بخش فوریتها
| مورد | مشخصات/اندازه |
|---|---|
| لوله اندوتراکئال | رنج 6.5–8.5 mm (بزرگسالان)؛ دو سایز نزدیک به هم |
| لاسکوپ | مکاس/مکگ/لاسکوپ ویدئویی در صورت امکان |
| کیسه-ماسک + فیلتر HME | قابل اتصال به O2، ظرفیت مناسب |
| لود و سرنگ باد | 10 ml برای بالون کامفورت |
| تیوبهای ساکشن | غیر قابل انسداد، قابل استفاده) |
| یک راه هوایی اوروفارنکس/نزدیک | سایز مناسب |
| کیت Cricothyroidotomy | برای شکست کامل راه هوایی اضطراری |
| داروها | ساکسی، روکورونیوم، اتومیدیت، فنتانیل، وازوپرسورها |
چکلیست سریع: تأیید پنج مورد قبل از شروع — تجهیزات، نفر دوم/کمک، آمادهسازی دارویی، مانیتور، و برنامه ب برای مدیریت راه هوایی دشوار.
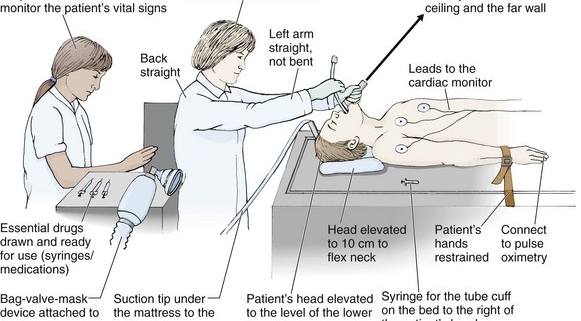
3. آمادهسازی بیمار و محیط — «10P»
یک ساختار اجرایی مفید 10P را رعایت کنید: Plan, Place, Position, Preoxygenation, Prep drugs, Pre-treatment, Paralysis, Placement, Proof, Post-intubation care.
- Plan: مسئول انجام، نفر پشتیبان، نقشه ب، زمان حدودی.
- Place: محیط امن، نور مناسب، دسترسی به اکسیژن و ونتیلاتور.
- Position: سر اندکی بالاتر (ramped) یا sniffing position؛ در تروما حفظ C-spine و استفاده از inline stabilization.
- Preoxygenation: حداقل 3–5 دقیقه با 100% O2؛ در صورت امکان HFNC یا BVM با پیوستگی و PEEP مناسب.
- Prep drugs: آمادگی داروها در سرنگهای مشخص با برچسب.
- Pretreatment: در صورت نیاز: لیدوکائین، فنتانیل برای کاهش واکنش همودینامیک.
- Paralysis: انتخاب NMBA (سکسینیلکولین یا روکورونیوم) طبق وضعیت و کنتراندیکاسیونها.
- Placement: ورود لوله تحت لیدرشیپ مستقیم یا ویدئوالارنگوسکوپ.
- Proof: تأیید مکان با کاپنوگرافی، صدای تنفسی دوطرفه، CXR در صورت امکان.
- Post-intubation care: تثبیت لوله، تنظیم ونتیلاتور، کنترل همودینامیک و اسیدوز/گازهای خونی.
4. روش گامبهگام اینتوبه استاندارد (برای بزرگسالان)
در ادامه یک پروتکل عملی و کاربردی را میبینید که در مراکز اورژانسی و حمل و نقل بیماران قابل اجراست. هر گام را با دقت و بر پایه مهارت عملی انجام دهید.
گام صفر — “Time-out” و امنسازی تیمی (قبل از شروع)
- معرفی اعضای تیم و نقشها (Operator, Assistant, Recorder).
- بررسی فهرست تجهیزات، سایز لوله، داروها و آمادهسازی ونتیلاتور.
- تعیین علامت برای توقف در صورت مشکل و برنامهٔ ب (LMA, cricothyroidotomy).
گام ۱ — موقعیت و پیشاکسیژناسیون (3–5 دقیقه)
سر در موقعیت sniffing یا ramped در بیماران چاق. پیشاکسیژنیشن با ماسک غیربازگشتی یا HFNC تا 3–5 دقیقه یا 8 تَنفس عمیق در بیماران همکار.
گام ۲ — القا و فلج (در صورت نیاز RSI)
داروی القایی انتخابی (مثلاً اتومیدیت یا پروپوفول بسته به همودینامیک) و سپس NMBA (سکسینیلکولین 1–1.5 mg/kg یا روکورونیوم 0.6–1.2 mg/kg). در بیمارانی که همودینامیک شکننده دارند، از اتومیدیت 0.2–0.3 mg/kg استفاده کنید و از دوزهای بالای پروپوفول اجتناب کنید.
گام ۳ — ورود لوله (لامپ یا ویدئوالارنگوسکوپ)
لاسکوپ را با دست غالب بردارید، زبان را بالا برده و نمای گلوتیس را بهدقت مشاهده کنید. اگر دید Cormack-Lehane 1–2 است، لوله را تا 2–3 سانتیمتر بالای طنابهای صوتی بیاورید و سپس آن را وارد تراشه کنید. در موارد با دید ضعیف از بولوس های مانور یا استفاده از bougie کمکگیر باشید.
گام ۴ — تأیید سریع محل لوله
- کاپنوگرافی موجپایه (capnography) — طلاییترین روش برای تأیید صحیح قرارگیری در تراشه.
- شنیدن صداهای تنفسی دوطرفه با استتوسکوپ و مشاهده حرکت قفسه سینه.
- عدم وجود صدای گوارشی و بررسی تنگی لوله از لب.
گام ۵ — فیکس کردن لوله و تنظیم اولیه ونتیلاتور
لوله را با نوار یا بند فیکس کنید. تنظیمات اولیه ونتیلاتور: حالت Assist-Control یا SIMV براساس وضعیت، tidal volume 6–8 ml/kg ایدهآل برای محافظت ریوی، نرخ تنفس 12–16، FiO2 مناسب برای رسیدن به SpO2>92%.
5. Rapid Sequence Intubation (RSI) — پروتکل خلاصه و چکلیست
RSI تکنیکی است برای کاهش ریسک آسپیراسیون و سریع کردن زمان قرارگیری لوله. چکلیست ساده:
- مشخص کردن اندیکاسیون و تائید عدم وجود تاخیر قابل قبول.
- پیشاکسیژنیشن کامل.
- داروی القایی سریع و NMBA سریعالاجرا.
- وارد کردن لوله، تأیید با کاپنوگرافی، فیکس کردن.
نکات دارویی عملی
- سکسینیلکولین: سریعترین فلجکننده؛ مراقب هایپرکالسمی یا دیستروفی عضلانی باشید.
- روکورونیوم: جایگزین برای سکسینیلکولین، در صورت نیاز به آنتاگونیست (سوگامندکس).
- اتومیدیت/کتامین/پروپوفول: انتخاب براساس همودینامیک؛ کتامین حفظکنندهٔ فشار خون است و در شوک مفید است.
6. مدیریت راه هوایی دشوار و تکنیکهای جایگزین
همیشه Plan A, B, C, D را مشخص کنید. ابزارها و تکنیکهای جایگزین:
- ویدئوالارنگوسکوپ — دید بهتر در بسیاری از موارد.
- Bougie (اسکاج)— وارد کردن لوله با هدایت bougie.
- SAD (Supraglottic airway device) — LMA بهعنوان پل یا نگهدارندهٔ راه هوا.
- Cricothyroidotomy یا needle cric در صورتی که نتوان تهویه یا لولهگذاری انجام داد (CICO).
7. تأیید جایگذاری و مراقبتهای پس از اینتوبه
پس از ورود لوله:
- کاپنوگرافی پیوسته برای تأیید و مانیتورینگ.
- CXR برای تایید دقیق عمق لوله و رد افتادن به برونش راست (معمولاً 2–3 cm بالای کارینا).
- تنظیمات ونتیلاتور حفاظتی و بررسی گازهای خونی شریانی در 15–30 دقیقه.
- پروتکل Sedation و Analgesia و تنظیم پمپ افکتور برای جلوگیری از دیاکسیژناسیون یا بار اضافی قلبی.
8. عوارض، پیشگیری و راهکارها
عوارض شایع و مدیریت آنها:
| عارضه | پیشگیری | اقدام در صورت بروز |
|---|---|---|
| هیپوکسمی | پیشاکسیژنیشن، HFNC | تحمل BVM، بازنگری تجهیزات و پل به SAD |
| اسپاسم براونش | تهویه ملایم، آماده بودن برونکو-دیلاتور | برونکو دیلاتور، افزایش اکسیژن، پشتیبانی همودینامیک |
| اتوصل لوله در برونش راست | اندازه مناسب، مانور ورود | فیکس دوباره، کشیدن 2–3 cm |
| آسیب دندانی/حلقی | حذف دندان لق، تکنیک صحیح | کنترل خونریزی، ارجاع به دندانپزشک/ENT |
| آسیب عصب عودکننده | عدم کشش شدید لوله | ارجاع، بررسی بلند مدت |
9. چکلیستِ قابل چاپِ 10 مرحلهای (Printable)
- بررسی شاخصها و رضایت/قوانین اخلاقی (در موارد اورژانسی طبق پروتکل)
- تعیین نقشها و برنامه ب
- آمادهسازی تجهیزات (دو سایز لوله، ماسک، لاسکوپ)
- پیشاکسیژنیشن 3–5 دقیقه
- آمادهسازی داروها و علامتگذاری
- اجرای Time-out
- القاء و فلج (در صورت RSI)
- ورود لوله با تایید کاپنوگرافی
- فیکس و تنظیم ونتیلاتور، sedation
- ثبت در پرونده و برنامه بازبینی
سوالات متداول (FAQ)
- آیا تکنسین آمبولانس میتواند اینتوبه کند؟
- در بسیاری از نظامهای بهداشتی، تنها فرد آموزشدیده و دارای مجوز (پزشک یا پرستار ویژه) میتواند اینتوبه را انجام دهد. قوانین محلی و پروتکلهای سازمانی را رعایت کنید.
- چگونه مطمئن شوم لوله در تراشه است و نه مری؟
- کاپنوگرافی موجپایه بهترین روش است. وجود موج پدیدار CO₂ و صدای تنفسی دوطرفه کمککننده است.
- در مواجهه با CICO چه باید کرد؟
- سرعت عمل کنید: انجام Cricothyroidotomy اضطراری طبق پروتکل سازمانی.
- آیا استفاده از ویدئو لارنگوسکوپ ضرورت دارد؟
- ویدئو لارنگوسکوپ دید را در بسیاری از موارد بهبود میدهد و در راههای هوایی دشوار توصیه میشود، اما نیاز به مهارت دارد.
دانلودها و منابع سریع
- نقشهراه محتوایی (Excel) — شامل Quick Wins و صفحات هدف.
- چکلیست PDF آماده چاپ (چاپپذیر) (قابل دانلود)
هشدار و مسئولیتپذیری
این محتوا صرفاً جنبهٔ آموزشی دارد و جایگزین آموزش عملی، دورههای تخصصی یا دستورالعملهای محلی نیست. انجام هرگونه پروسیجر تهاجمی باید تحت نظارت و با مجوز انجام شود. نویسنده و منتشرکننده مسئولیتی در قبال استفادهٔ غیرمجاز یا عملکرد اشتباه ندارند.

دیدگاه خود را ثبت کنید
تمایل دارید در گفتگوها شرکت کنید؟در گفتگو ها شرکت کنید.